Dr. Nuño Cristina
Spezialist für Radioonkologie
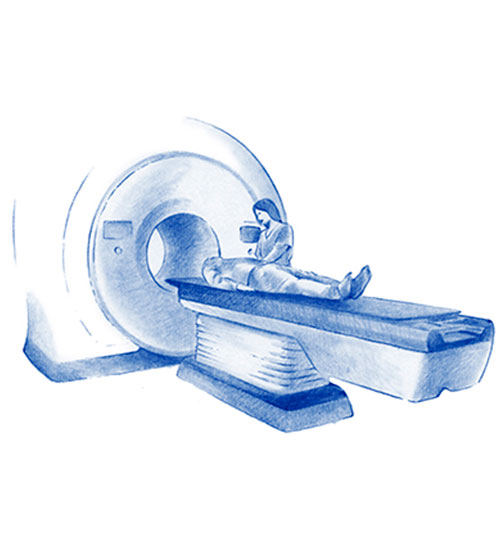
Die Radiotherapie verabreicht ionisierende Strahlung auf die zu behandelnden Bereiche, mit dem Ziel, Krebszellen zu zerstören, und zu verhindern, dass sie sich weiter vermehren.
Der technologische Fortschritt der letzten Jahre hat dazu geführt, dass sich die Radiotherapie zu einer wirksamen, schmerzfreien und sicheren Methode, die zu sehr guten Ergebnissen führt, entwickelt hat. In den me isten Fällen ermöglicht sie den Patienten, während der Behandlung ihr normales Leben weiterzuführen.
Sie ist ein sehr wichtiger Faktor bei der interdisziplinären Behandlung von Krebserkrankungen. Sie ist in der Lage, Krebszellen zu zerstören und zu verhindern, das sie wachsen und sich vermehren.
Es handelt sich um eine lokale Behandlung, somit wirkt sie nur in dem Bereich des Körpers, wo sie auch angewendet wird.
Sie bedarf einer sehr komplexen Technologie, sowohl für die Anwendung als auch für die Vorbereitung der Behandlung. Diese Technologie hat sich in den letzten Jahrzehnten stark weiterentwickelt. Sie ermöglicht es uns heute, eine sehr präzise und sichere Form der radiotherapeutischen Behandlung anzuwenden. Somit können.
Ein Linearbeschleuniger erzeugt eine große Menge an Energie (Elektronen). Die Elektronen werden beschleunigt und treffen auf ein Target, dadurch entstehen hochenergetische Röntgenstrahlen. Diese Röntgenstrahlen werden auf zuvor bestimmte begrenzte Bereiche zur Behandlung ausgerichtet. Sie fügen den Tumorzellen so DNASchäden zu und führen den Zelltod herbei, wodurch sie ihre Vermehrung und
Verbreitung verhindern. Während der Behandlung sieht, riecht und fühlt der Patient die Strahlung der Radiotherapie nicht. Aus diesem Grund sagen wir häufig, „der Patient muss daran glauben, das es wirkt“.
Zudem verlässt der Patient das Krankenhaus nicht mit Strahlung im Körper, weswegen Patienten auch weiterhin mit Kindern und Schwangeren Kontakt haben können.
Normalerweise wird die Therapie gut toleriert und ambulant durchgeführt. Auch wenn es eine Behandlung ist, die mehrere Sitzungen erfordert, können dank der neuesten Technologie und dem neuesten Fortschritt immer kürzere Sitzungen mit dem gleichen Erfolg durchgeführt werden.
Die ionisierende Strahlung zerstört die Moleküle der DNA, indem sie die Zell-Funktionen beschädigt, den Zelltod herbeiführt und die Fähigkeit zur Reproduktion vernichtet.
Krebszellen reagieren etwas sensibler auf die Bestrahlung als die gesunden Zellen.
Die Bestrahlung wird auf den Submillimeter genau präzise eingestellt, damit nur die Krebszellen getroffen werden und das gesunde Gewebe möglichst wenig in Mitleidenschaft gezogen wird.
70% der onkologischen Patienten benötigen eine Radiotherapie.
Die Radiotherapie behandelt den Krebs in seinem Ursprung und das Ziel variiert in Abhängigkeit davon, zu welchem Zeitpunkt sie eingesetzt wird.
Die Fachärzte für Radiotherapie entscheiden, wann und in welcher Form sie eine Radiotherapie durchführen, damit diese am wirksamsten für die Behandlung Ihrer Erkrankung ist. Es gibt folgende Möglichkeiten:
Die Dauer einer Behandlung beträgt in der Regel zwischen 20 und 25 Minuten. Dieser Zeitraum beinhaltet:
Dieses bedeutet, dass die eigentliche Bestrahlung nur zwei bis fünf Minuten dauert. Es gibt jedoch Patienten, bei denen es aufgrund ihres körperlichen Zustands länger dauert, sie zu positionieren. Zudem gibt es Tumore, die sich während der Behandlung verändern, weshalb sich ihre Verifizierung komplexer gestaltet.
Patient eine spezielle Therapie erhält, die sich von der anderer Patienten unterscheidet. Das Verabreichen ionisierender
Strahlung zu therapeutischen Zwecken erfordert ein aufwendiges klinisches und technisches Vorgehen.
Nach der ersten Sprechstunde mit einem Facharzt für Radiotherapie, in der dem Patienten seine Behandlung erklärt wird, beginnt die Vorbereitung für die radiotherapeutische Behandlung, die verschiedene Phasen umfasst.
Simulation:
Als erstes wird die Position des Patienten festgelegt, die am besten dafür geeignet ist, die Behandlung durchzuführen.
Sobald diese Position festgelegt ist, wird der Patient mit Hilfe von Stützkissen immobilisiert. Dann werden die Laser ausgerichtet, die genauen Koordinaten des zu bestrahlenden Feldes ermittelt und Markierung auf der Haut vorgenommen. Dies ermöglicht es uns, während der gesamten Dauer der Behandlung immer exakt denselben Bereich zu bestrahlen.
Ein CT ist ein bildgebendes diagnostisches Verfahren, durch das wir ein genaues Bild von der Lage des Tumors erhalten. Dieses Bild ermöglicht es dem radiotherapeutischen Onkologen, den Bereich, der zu bestrahlen ist und das gesunde Gewebe, das vor der
Strahlung beschützt werden muss, ausfindig zu machen und zu bestimmen. Die Simulation kann man, je nach Lokalisation und Art des Tumors, mit CT oder PET-CT durchführen.

Behandlungs-Plan:
Der Behandlungs-Plan besteht darin, die Dosis und die Art der Verabreichung der
Strahlung zu bestimmen.Die Auswahl des idealen Behandlungsplans für jeden Patienten wird zusammen vom radiotherapeutischen Onkologen und den Strahlentherapeuten festgelegt.
Der radiotherapeutische Onkologe begrenzt den Umfang der Behandlung und bestimmt die Strahlendosis, die zu dem Gewebe gelangen soll. Außerdem definiert er das umliegende, gesunde Gewebe, um es zu schützen und sicherzustellen, dass es nur eine
minimal mögliche und zudem eine gut verträgliche Strahlendosis erhält.
Der Strahlentherapeut ist dafür verantwortlich, die vom Arzt verordnete Strahlendosis zu verabreichen. Dies bedeutet, er bestimmt die Eigenschaften des Strahlenbündels für diese individuelle Behandlung, damit die vom adiotherapeutischen Onkologen vorgegebenen Anforderungen umgesetzt werden.
Verabreichung und Verifizierung der Behandlung:
Das Ziel ist es, sicherzustellen, dass die Simulation und die Planung korrekt sind.
Für die korrekte Verifizierung ist die Durchführung einer bildgebenden Untersuchung notwendig. So wird die genaue Ausführung der Behandlung gewährleistet. Es wird ein CT aufgenommen, welches uns erlaubt, den Tumor oder die in diesem
Moment zu behandelnde Zone darzustellen. Ausserdem gibt es uns die Sicherheit, dass es keine Veränderungen gibt und die Dosis an die richtige Stelle geleitet wird.
Dies wird an dem Gerät vorgenommen, mit dem später die Behandlung durchgeführt wird. So muss der Patient sich nicht mehr bewegen, sondern bleibt ruhig in der vorgegeben Position auf der Trage liegen. Der Arzt bestätigt zusammen mit den Technikern, dass die Vorgaben für die Behandlung korrekt sind und dass in der Bildgebung keine Veränderungen zu sehen

Die erwartete Antwort hängt, je nach Ziel der Behandlung (kurativ oder palliativ), von der klinischen Symptomatik oder den radiologischen Befunden ab. Da durch die Radiotherapie Veränderungen an den Zellen vorgenommen werden, sieht man keinen direkten offensichtlichen Erfolg. Manchmal erkennt man selbst Monate nach der Behandlung noch eine Reduktion des Tumors oder Veränderungen im Tumorgewebe.
Wenn man eine Verbesserung der Symptome erreichen will, lautet das Ziel, Schmerzen zu lindern, Blutungen zu verringern oder die Funktionalität wieder herzustellen.
Wenn die Intention jedoch ist, die Erkrankung zu besiegen oder zu kontrollieren, ist es indiziert, 2-3 Monate nach Abschluss der Behandlung eine erste bildgebende Untersuchung (CT, MRT oder PET-CT) durchzuführen. So kann man die aktuelle Grösse oder Aktivität des Tumors mit den Befunden der Untersuchungen, die vor der Behandlung durchgeführt wurden, vergleichen. Danach werden Kontroll-Untersuchungen zu Beginn im Abstand von 3-6 Monaten durchgeführt, um zu sehen, wie die Behandlung wirkt. Es ist nicht indiziert, eine solche Untersuchung direkt nach der Behandlung durchzuführen, da es wahrscheinlich ist, dass man Ödeme / Entzündungen oder noch gar keine Veränderungen sieht. Manchmal kann man schon Veränderungen während der Behandlung beobachten, indem man während der Kontrolle der Bilder, die vor jeder Behandlung gemacht werden, eine Reduktion des Tumors erkennt.
Im Laufe unseres Lebens sind wir unterschiedlichen Arten von Strahlung ausgesetzt. Der Grossteil davon ist umweltbedingt und natürlichen Ursprungs, wie die Strahlung der Erde, der Sonne, der Luft, die wir atmen, des Wassers und der Lebensmittel, die wir verzehren.
Jede Behandlung in der Radiotherapie wird unter bestimmten radiologischen Schutzmassnahmen durchgeführt. So wird sichergestellt, dass die aufgenommene Strahlendosis für das medizinische Personal so gering wie möglich ist.
Das Personal, dass am intensivsten in eine Behandlung der Radiotherapie involviert ist, ist dazu verpflichtet, ein Dosimeter mit sich zu führen. Dieses garantiert, dass die Dosis der aufgenommenen Strahlung unschädlich ist und sich im Rahmen der festgelegten Grenzen befindet.
Der Beschleuniger sendet nur Strahlen aus, wenn er in Benutzung ist. Sobald der Patient die Vorrichtung verlässt, verbleibt keine Strahlung mehr in seinem Körper. Er kann somit ohne Bedenken sogar Kontakt mit Kindern oder Schwangeren haben.
Der Beschleuniger befindet sich im Inneren eines Bunkers, der 1,5m dicke Zementwände hat und sehr strenge technische Anforderungen erfüllen muss, welche von Consejo de Seguridad Nuclear (Rat für nukleare Sicherheit) festgelegt werden. Die Anlage wird von diesem Rat überprüft, anschliessend erteilt das Ministerium für ökologischen Wandel die Genehmigung zur Nutzung der Installation.
Innerhalb des Servicebereichs der Radiotherapie gibt es eine Kommission für Qualitätssicherung, welche einen Garantie-Plan erstellt, dafür sorgt, dass dieser eingehalten wird und die zuständigen Behörden über jeglichen Fehler informiert.
Ein Strahlenphysiker überprüft kontinuierlich den Zustand des Geräts, um
sicherzugehen, das es in Ordnung ist und keinerlei Risiko besteht.
Zudem wird unser Beschleuniger aus Madison USA überwacht, wo er hergestellt wurde.
Dr. Nuño Cristina
Spezialist für Radioonkologie
Dr. Trigo, José Manuel
Direktor für Onkologie, Forschung und Innovation
Dr. Cortés-Funes, Hernán
Präsident HC Marbella
Facharzt für Medizinische Onkologie
Dr. Jiménez Rodríguez, Begoña
Facharzt für Medizinische Onkologie
Klinische Engagement bei Brust-und gynäkologischen Krebs
Dr. Villatoro Roldán, Rosa Mª
Facharzt für Medizinische Onkologie
Dr. Llácer Pérez, Casilda
Facharzt für Medizinische Onkologie
Klinische Engagement bei Verdauungstumoren und Darmkrebs
Dr. Sedano Ferreras, Paula
Spezialist für Radioonkologie
Dr. García Baltar, José Antonio
Especialista en Radiofísica Hospitalaria
Dr. Ponce Aix, Santiago
Facharzt in Medizinischer Onkologie
Klinische Widmung bei Lungenkrebs
Präzisionsmedizin
Krebs-Immuntherapie
Dr. Bennis, Mohamed Hassan
Facharzt in Onkologie
Klinische Widmung an Lymphome
Tel.: +34 952 908 628
+34 609 148 799
952908898 Onkologie
951829978 Bildgebende Diagnostik
951829947 Gynäkologie
952908897 Fertilitäts-Zentrum
951829947 Physiotherapie