Dr. Palomo Torrero, Daniel
Especialista en Cirugía General y Aparato Digestivo


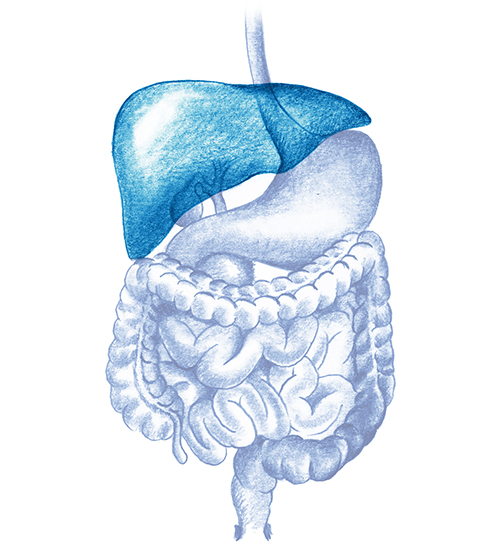
El Hígado es el órgano más voluminoso del cuerpo. Se encuentra en la parte superior derecha del abdomen y su peso en adultos es en torno a 1400-1500 gramos. Está formado por dos lóbulos (derecho e izquierdo) separados por un ligamento llamado ligamento falciforme. En su cara inferior derecha está en contacto con la vesícula biliar que almacena la bilis necesaria para la digestión de alimentos.
Es un órgano de vital importancia, siendo sus funciones:
El hígado se ve afectado por múltiples causas como medicamentos, infecciones, tumores. La principal dificultad es que las enfermedades hepáticas no dan la cara en muchas ocasiones hasta que se encuentran en fase muy avanzada.
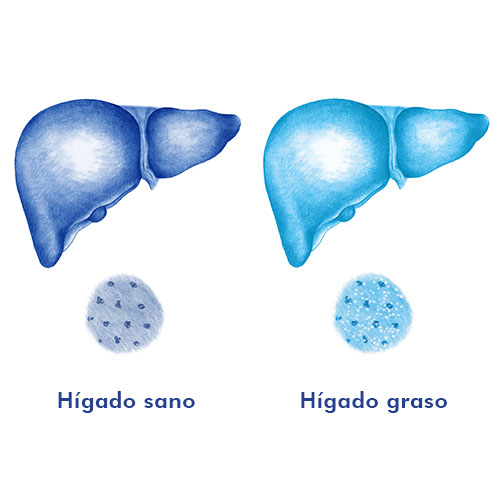
Esta enfermedad engloba un amplio espectro de patologías:
La forma más común de enfermedad hepática metabólica grasa se caracteriza por un acúmulo de grasa en el hígado produciendo inflamación severa que con el tiempo puede evolucionar a enfermedad hepática avanzada (cirrosis).
Esta enfermedad se produce en pacientes que no consumen alcohol ni tiene otras enfermedades que justifiquen el daño que presentan en el hígado.
La prevalencia de esta enfermedad ha aumentado en los últimos años en paralelo al aumento de la obesidad y diabetes como consecuencia de cambios en el estilo de vida y hábitos alimentarios poco saludables.
Factores de riesgo
Hay factores de riesgo como la obesidad y la diabetes, que al estar presentes ambos, eleva la prevalencia de enfermedad hepática metabólica en cerca de un 90%. .De hecho, en los últimos años la prevalencia de esta ha aumentado notablemente como consecuencia directa de cambios en el estilo de vida y los hábitos alimentarios poco saludables.
Síntomas
Generalmente no produce síntomas hasta fases muy avanzadas de cirrosis en las que pueden aparecer:
Diagnóstico
Tratamiento
De momento ningún fármaco ha mostrado mejor resultado que el conseguir una reducción de peso. Cuando se pierde al menos un 10% del peso corporal, se llega incluso a revertir la fibrosis hepática. Por tanto, los cambios en los hábitos de vida, con una dieta sana, mantener una actividad física diaria y ejercicio físico que logren reducir y controlar el peso, son las principales medidas.
La dieta es el principal pilar terapeútico de estos pacientes. Una dieta rica en ácidos grasos poliinsaturados (aceite de maíz o de soja, pescados como el atún, sardina, trucha o salmón), pobre en ácidos grasos saturados (mantequilla, embutidos, carne de cerdo, ternera o cordero, leche), y con antioxidantes (vitamina C), fibra, frutas y vegetales. Estas medidas mejoran de forma importante las transaminasas, así como los hallazgos ecográficos.
También se han propuesto tratamientos con antioxidantes, como la vitamina E o suplementos con ácidos grasos omega 3 si bien su efectividad aún se está estudiando.
Otra posible estrategia futura es el control de marcadores inflamatorios con probióticos.
Es una enfermedad inflamatoria crónica progresiva del hígado que puede acabar en cirrosis hepática.
Se caracteriza por inflamación y destrucción de las células del hígado (hepatocitos). Se trata de una enfermedad autoinmune, las defensas del propio paciente destruyen los hepatocitos o células del hígado en pacientes con una probable predisposición genética.
Afecta principalmente al sexo femenino en un 70% de los casos. El desarrollo de la enfermedad es más frecuente en la adolescencia o en el inicio de la edad adulta.
Síntomas
En la mayoría de los casos no aparecen síntomas.
Algunos pacientes pueden presentar:
Diagnóstico
1. Analítica de sangre:
Tratamiento
Fármacos inmunosupresores
Trasplante hepático en caso de enfermedad avanzada
Las hepatitis virales son enfermedades que producen inflamación del hígado de causa vírica (A, E, B, C y delta).
Son enfermedades transmisibles y pueden prevenirse.
Actualmente disponemos de vacunas que previenen de forma eficaz la infección por el Virus de la Hepatitis A y B. La sobreinfección por virus delta sólo ocurre en portadores del Virus B, por lo que la vacuna también ejerce protección frente a esta variante.
La transmisión del Virus B, C y delta se produce por transfusiones (no en la actualidad ya que los bancos de sangre descartan la infección en las muestras), agujas contaminadas y por relaciones sexuales.
Los Virus A y E por alimentos y agua contaminados, por lo que una buena higiene y tratamiento adecuado de los mismos previene la infección.
Hablamos de hepatitis aguda cuando la enfermedad ha aparecido de forma reciente y si su duración es superior a seis meses se trata de una hepatitis crónica.
Los Virus A y E cursan de forma autolimitada en el tiempo y suelen resolverse de forma espontánea sin complicaciones. Son muy frecuentes en guarderías y en niños en edad escolar.
Los Virus B y C pueden evolucionar a una hepatitis crónica, siendo esta complicación más frecuente en el caso de la hepatitis C.
Síntomas
Hepatitis aguda:
Hepatitis crónicas:
Diagnóstico
Tratamiento
Las hepatitis agudas A, B y E se tratan con medidas generales y tratamiento sintomático.
La hepatitis aguda C, dada su alta tasa de cronificación, se trata con medicamentos para evitar su cronificación.
Las hepatitis crónicas se tratan con antirretrovirales y en fases muy avanzadas puede estar indicado el trasplante.

La hepatitis C es una inflamación del hígado, producida por un virus de la familia de los flavivirus.
Existen variantes de este virus denominados genotipos que pueden comportarse de manera diferente, ante los tratamientos antivirales.
La evolución de la enfermedad dependerá en gran medida del estado de salud de cada paciente y de las características del virus. En el 80% de los casos la hepatitis se cronifica y suele pasar muchos años estables, aunque un 20% de los pacientes desarrollará cirrosis al cabo de 20-25 años.
Causas
Existen diferentes formas de contagio por hepatitis C, generalmente el contagio se produce por el contacto con la sangre o fluidos de una persona infectada.
Este contacto puede producirse:
Síntomas
La hepatitis C produce síntomas parecidos a los de una gripe como:
En fase crónica no suele presentar sintomatología, al no ser que evolucione a cirroso donde presenta síntomas propios de esta patología.

Diagnóstico
El diagnóstico se basa en la presencia de anticuerpos frente al virus (serología), lo que nos indica que se ha tenido contacto con él, y posteriormente la determinación de la carga viral, es decir, la detección de virus en la sangre. Si la serología es positiva y la carga viral negativa, la infección está curada.
Hoy en día no es necesario realizar genotipado ni polimorfismos. Los tratamientos antivirales actuales son prácticamente igual de efectivos con independencia de genotipos y polimorfismos.
El estudio puede completarse con:
Este test se determina con una fórmula sabiendo la edad, valor de plaquetas y valores de transaminasas (AST y ALT) y tiene una alta fiabilidad para descartar enfermedad avanzada

Tratamiento
A lo largo de los años la Hepatitis C se ha tratado a base de fármacos antivirales como el interferón pegilado y la ribavirina, dependiendo del tipo de genotipo se aplican con más o menos duración.
En la actualidad se utilizan fármacos orales que actúan sobre diferentes dianas del virus haciendo que la tasa de curación sea superior al 95%, con una duración de tratamiento de solo 2 o 3 meses y sin apenas efectos secundarios.
La eliminación del virus en la sangre conseguida con el tratamiento cura la enfermedad.
En HC Marbella gracias a la disposición de estos nuevos fármacos hemos aumentado notablemente las tasa de curación.

Es una inflamación del hígado de origen desconocido que afecta a niños, la mayoría menores de 5 años. De momento desconocemos la causa, aunque estas son las principales hipótesis:
Síntomas
Diagnóstico
Tratamiento
El tratamiento es sintomático, en la mayoría de los pacientes la evolución es favorable. Un 15% de pacientes ha requerido ingreso hospitalario, algunos de estos casos son tan graves que requieren trasplante hepático, pero no es lo habitual.
Es una enfermedad crónica en la que se produce una destrucción progresiva de los conductos biliares que transportan la bilis producida en el hígado hasta la vesícula donde se almacena para posteriormente liberarla al tubo digestivo tras la ingesta de alimentos.
La causa es desconocida, aunque parece que están implicados una combinación de factores ambientales, autoinmunes y predisposición genética. Afecta predominantemente a mujeres entre la cuarta y sexta década de la vida.
Síntomas
Diagnóstico
El diagnóstico de CBP se realiza cumpliendo dos de estos tres criterios:
Tratamiento
Es la consecuencia final de muchas enfermedades hepáticas crónicas con fibrosis o endurecimiento del hígado que ocasionan un cese en las funciones de este órgano.
Las causas principales de cirrosis son el abuso crónico de alcohol, las hepatitis víricas tipo B o C, enfermedades autoinmunes, medicamentos tóxicos y últimamente se está relacionando con la acumulación de grasa en el hígado asociado a hábitos poco saludables, obesidad y diabetes mellitus tipo 2.
Síntomas
En fase iniciales el paciente no tiene síntomas y en fases avanzadas puede aparecer:
Tratamiento
La cirrosis hepática es una enfermedad irreversible pero su tratamiento puede demorar la evolución a fases más avanzadas.
Es una enfermedad hereditaria muy poco frecuente que condiciona un aumento del cobre en el organismo que se acumula principalmente en hígado y cerebro
Síntomas
Diagnóstico
Tratamiento
Es una enfermedad hereditaria que produce un aumento en la absorción del hierro a nivel digestivo acumulándose en distintos órganos.
Síntomas
Dependiendo de los órganos a los que afecte puede producir los siguientes síntomas:
Diagnóstico
Tratamiento
Home » Specialties of HC Marbella » Aparato digestivo » Enfermedades digestivas » Leberkrankheiten
Dr. Palomo Torrero, Daniel
Especialista en Cirugía General y Aparato Digestivo
Dr. Rosales Zábal, José Miguel
Especialista de Aparato Digestivo de HC Marbella
Dr. Aguilar Urbano, Víctor
Especialista de Aparato Digestivo de HC Marbella
Tfno.: +34 952 908 628
+34 609 148 799
952908898 Oncología
951829947 Ginecología



